
乣Page侾乣
|
|
 嬨廈戝妛戝妛堾堛妛尋媶堾丂怱恎堛妛丂嫵庼丂丂媣曐丂
愮弔
嬨廈戝妛戝妛堾堛妛尋媶堾丂怱恎堛妛丂嫵庼丂丂媣曐丂
愮弔
------------------------------------
偼偠傔偵
丂偙偺塹惗壖愢偼丄1989擭偵僀僊儕僗偺Strachan
攷巑偵傛偭偰傾儗儖僊乕偺巕偳傕傪懳徾偲偟偨塽妛挷嵏傪傕偲偵採彞偝傟偨傕偺偱丄乽塹惗娐嫬偺夵慞傗彮巕壔偵偲傕側偆擕梒帣婜偺姶愼徢儕僗僋偺掅壓偑傾儗儖僊乕憹壛偺堦場偱偼側偄偐乿偲偄偆傕偺偱偡丅
偙偺壖愢偼摉弶柶塽妛揑側棤晅偗偑晄廫暘偱偁偭偨偙偲偐傜峀偔庴偗擖傟傜傟傞偙偲偼偁傝傑偣傫偱偟偨偑丄1宆僿儖僷乕T乮Th1乯嵶朎傗2宆僿儖僷乕T乮Th2乯嵶朎偵娭偡傞棟夝偺怺傑傝偲偲傕偵尰嵼偱偼旕忢偵拲栚偝傟傞愢偲側偭偰偄傑偡丅
 侾丏傾儗儖僊乕偲Th1/Th2僶儔儞僗
侾丏傾儗儖僊乕偲Th1/Th2僶儔儞僗
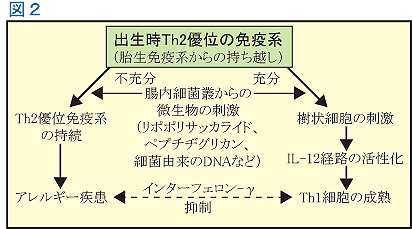
丂堦斒偵丄戀帣婜偍傛傃怴惗帣婜偺柶塽墳摎偼Th2懁偵曃偭偰偄偰丄傾儗儖僊乕偵側傝傗偡偄忬懺偵偁傞偲尵傢傟偰偄傑偡丅偙偺柶塽妛揑愢柧偼丄Th1嵶朎傗Th2嵶朎側偳婡擻揑側俿嵶朎孮偲娭楢偝偣偰揥奐偝傟偰偍傝丄偙傟傜俿嵶朎孮偼堎側偭偨僒僀僩僇僀儞偺摿惈傪帵偟傑偡丅捠忢丄惗屻敪払偵偲傕側偭偰柶塽宯偼Th1/Th2僶儔儞僗偺偲傟偨傕偺傊偲堏峴偟偰偄偔偙偲偑抦傜傟偰偄傑偡偑丄柶塽宯偺敪払偲傝傢偗Th1宆柶塽墳摎偺敪払偵偼丄巹偨偪傪庢傝姫偔懡偔偺旝惗暔偐傜偺巋寖偑摿偵廳梫偱偁傞偙偲偑傢偐偭偰偒傑偟偨丅側偐偱傕丄姶愼惈旝惗暔偐傜偺巋寖偼Th1宆柶塽墳摎傪嫮偔桿摫偟傑偡丅
彫帣婜偺嵶嬠偍傛傃僂僀儖僗姶愼偼丄柶塽宯偑Th1宆傊惉弉偡傞偺傪桿摫偟丄偙偺Th1宆柶塽墳摎偑Th2嵶朎偵傛傞傾儗儖僊乕桿敪墳摎傪慾奞偡傞偲峫偊傜傟偰偄傑偡乮恾侾乯丅偡側傢偪丄擕梒帣婜偵偝傑偞傑側姶愼徢偵偐偐傞偙偲偑惓忢側柶塽婡擻偺敪払傪彆偗丄偦偺寢壥偲偟偰傾儗儖僊乕儕僗僋偑掅壓偡傞偲悇嶡偝傟偰偄傞偺偱偡丅
俀丏傾儗儖僊乕偲姶愼徢
丂愭恑崙偵偍偗傞傾儗儖僊乕幘姵偺憹壛偼丄彫帣婜偵偍偗傞姶愼徢偺尭彮偵傛傞偲愢柧偝傟偰偄傑偡丅憤旝惗暔検偺尭彮偵傛傝丄Th1宆偺嶞傝崬傒偑庛偔側傝丄Th2宆柶塽墳摎偺梷惂偑奜傟偰丄傾儗儖僊乕憹壛傪偒偨偡傕偺偲峫偊傜傟偰偄傑偡丅擕梒帣婜偵嵶嬠桼棃偺峈尨偱偁傞CpG-儌僠乕僼偲昿夞偵愙怗偟側偐偭偨屄懱偱偼傾儗儖僊乕傪梷惂偡傞柶塽嵶朎偑敪払偱偒偢丄偦偺忬懺偑傎傏堦惗懕偔偲偄偆傕偺偱偡丅
丂傾儗儖僊乕幘姵偲偺娫偵媡偺憡娭偑妋擣偝傟偰偄傞姶愼徢偵偼寢妀丄偼偟偐丄A宆娞墛丄僺儘儕嬠姶愼側偳偑嫇偘傜傟傑偡丅偨偲偊偽丄僣儀儖僋儕儞梲惈幰偼堿惈幰偵斾傋偰丄傾儗儖僊乕幘姵滊姵棪偑掅偔丄Th2僒僀僩僇僀儞偺嶻惗掅壓偲Th1僒僀僩僇僀儞偺嶻惗槾恑偑擣傔傜傟傑偡丅偝傜偵僣儀儖僋儕儞斀墳堿惈偐傜梲惈偵揮偠傞偙偲偱丄傾儗儖僊乕惈幘姵滊姵棪偼掅壓偡傞偙偲偑尒弌偝傟偰偄傑偡丅傑偨丄庛撆壔寢妀嬠偺愙庬偱偁傞BCG偲傾儗儖僊乕梊杊偵娭學偑偁傞偙偲偑柧傜偐偵偝傟傑偟偨丅
俁丏傾儗儖僊乕偲挵撪嵶嬠
丂傾儗儖僊乕偺敪徢偵挵撪嵶嬠偑娭梌偟偰偄傞偙偲偑拲栚偝傟偰偄傑偡丅傾僩僺乕姵帣偱偼丄戝挵嬠丄墿怓僽僪僂嬠側偳偺岲婥惈嬠偑桳堄偵憹壛偟偰偍傝丄堦曽丄儔僋僩僶僔儖僗嬠側偳偺寵婥惈嬠偼桳堄偵尭彮偟偰偄傞偙偲偑曬崘偝傟偰偄傑偡丅変乆偺婎慴尋媶偱偼丄惗屻偐傜柍嬠忬懺偱帞堢偟偨柍嬠儅僂僗偱偼丄Th1/Th2僶儔儞僗偑Th2桪埵偲側傝丄棏敀傾儖僽儈儞偺峈尨搳梌偵懳偟偰IgE偲IgG1偺峈懱嶻惗偑崅傑偭偰偄傑偟偨丅偟偐偟丄偦傟傜偺柍嬠儅僂僗傊丄慞嬍嬠偲偟偰抦傜傟偰偄傞價僼傿僘僗嬠傗儔僋僩僶僔儖僗嬠側偳偺擕巁嬠傪搳梌偡傞偲IgE偲IgG1峈懱嶻惗偼丄惓忢儅僂僗偲摨偠儗儀儖偵側傝傑偡丅
堦曽丄埆嬍嬠偲峫偊傜傟偰偄傞僋儘僗僩儕僕僂儉嬠偱偼丄Th2桪埵偺傑傑偱偟偨丅偙偺傛偆偵丄挵撪嵶嬠偺忬懺偼丄傾儗儖僊乕斀墳偵枾愙偵塭嬁傪梌偊傞偙偲偑暘偐偭偰偒傑偟偨丅偦偙偱丄惗嬠惢嵻傑偨偼偦偺壛岺暔傪傾儗儖僊乕幘姵偺梊杊丒帯椕偵墳梡偟傛偆偲偄偆帋傒乮僾儘僶僀僆僥傿僋僗乯偑巒傑偭偰偄傑偡丅尰嵼傑偱偵敪昞偝傟偨庡側曬崘傪偟傑偡乮昞乯丅
偙偺偆偪拲栚偝傟傞偺偼僼傿儞儔儞僪偺僌儖乕僾偵傛傞傾僩僺乕僴僀儕僗僋擕帣傊偺儔僋僩僶僔儖僗嬠偵傛傞夘擖尋媶偱偁傝丄儔僋僩僶僔儖僗嬠搳梌偵傛傝傾僩僺乕敪徢偑梷惂偝傟偰偄傑偡丅偙偺傛偆偵丄傾儗儖僊乕幘姵偺梊杊偵偮偄偰偼僾儘僶僀僆僥傿僋僗偺桳岠惈偑婜懸偱偒傑偡偑丄偦偺堦曽偱丄偡偱偵傾儗儖僊乕傪敪徢偟偨惉恖姵幰偵懳偡傞惗嬠惢嵻偺桳岠惈偵偮偄偰偼堦掕偺尒夝偼摼傜傟偰偄傑偣傫丅桳岠嬠庬偺慖掕傕娷傔偰崱屻偺壽戣偱偁傝傑偡丅
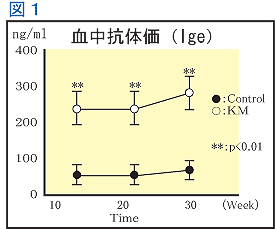
 丂擕梒帣婜偺峈惗嵻搳梌偵傛傝惉挿屻偺傾僩僺乕敪徢偺儕僗僋偑憹壛偡傞偲偄偆拲栚偡傋偒曬崘傕側偝傟偰偄傑偡丅Farooqi傜偼1934柤傪懳徾偵峴偭偨retrospective尋媶偺寢壥傛傝丄嶰偮偺撈棫偟偨傾僩僺乕惈幘姵敪徢偺儕僗僋僼傽僋僞乕傪忋偘偰偄傑偡丅偡側傢偪丄
丂擕梒帣婜偺峈惗嵻搳梌偵傛傝惉挿屻偺傾僩僺乕敪徢偺儕僗僋偑憹壛偡傞偲偄偆拲栚偡傋偒曬崘傕側偝傟偰偄傑偡丅Farooqi傜偼1934柤傪懳徾偵峴偭偨retrospective尋媶偺寢壥傛傝丄嶰偮偺撈棫偟偨傾僩僺乕惈幘姵敪徢偺儕僗僋僼傽僋僞乕傪忋偘偰偄傑偡丅偡側傢偪丄